Hématome sous-dural : comprendre ce saignement cérébral souvent sournois
L’hématome sous-dural est un épanchement de sang qui se loge entre la dure-mère et l’arachnoïde, deux membranes entourant le cerveau. Il survient souvent après un traumatisme crânien, et peut être aigu ou chronique selon la rapidité de son évolution.
Qu’est-ce qu’un hématome sous-dural ?
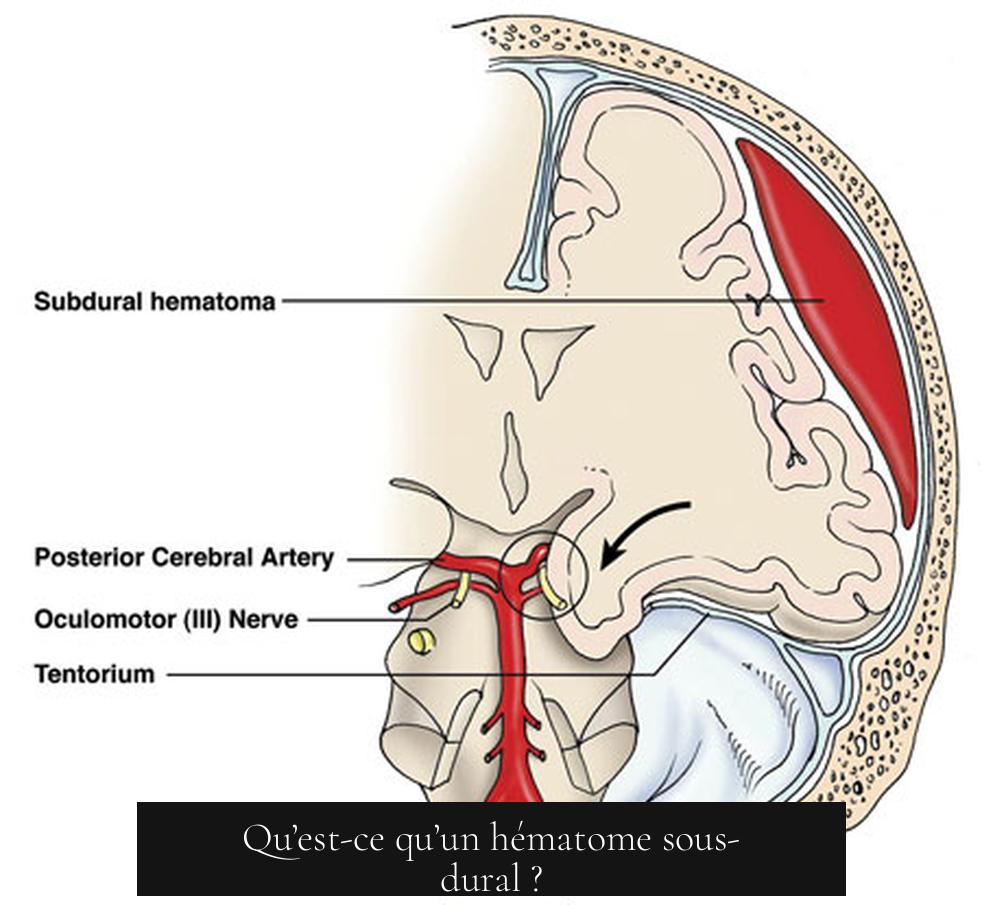
Quand une petite veine cérébrale se rompt après un choc à la tête, le sang s’accumule dans l’espace sous-dural. Cet espace est situé entre la dure-mère (la membrane la plus externe) et l’arachnoïde (méninge intermédiaire), formant une poche de sang qui appuie sur le cerveau. C’est donc un type d’hématome intracrânien, voisin des hématomes épiduraux et intracérébraux.
L’hématome sous-dural aigu apparaît rapidement, souvent minutes ou heures après le traumatisme, et constitue une urgence neurochirurgicale. Le type chronique, lui, évolue lentement sur plusieurs semaines ou mois, parfois après un traumatisme léger passé inaperçu. Ce dernier est souvent rencontré chez les personnes âgées, alcooliques ou sous traitements fluidifiants.
Causes et facteurs de risque
- Traumatisme crânien violent, surtout accident de la route ou chute.
- Prise prolongée d’anticoagulants ou antiplaquettaires.
- Âge avancé, notamment chez les sujets fragiles.
- Alcoolisme chronique favorisant les chutes et troubles de coagulation.
- Chez le nourrisson, le syndrome du bébé secoué est une cause spécifique, provoquant un hématome sous-dural par mouvement brusque de la tête.
Quels symptômes ?
Les manifestations varient selon le type :
- Aigu : céphalées violentes, vomissements, troubles de la conscience, paralysie d’un côté, crises convulsives, voire coma.
- Chronique : maux de tête persistants, troubles du comportement, confusion, fatigue, troubles de la parole et de la mémoire.
- Chez le bébé, irritabilité, vomissements, grande fontanelle tendue, somnolence, difficultés respiratoires peuvent être présents.
Diagnostic : pas de place au doute
Le scanner cérébral sans injection est l’examen incontournable. On y voit un épanchement sanguin en forme de croissant sur le bord du cerveau. Le scanner précise la taille, la localisation du saignement et l’effet sur les structures cérébrales voisines.
Traitements : quand et comment intervenir ?
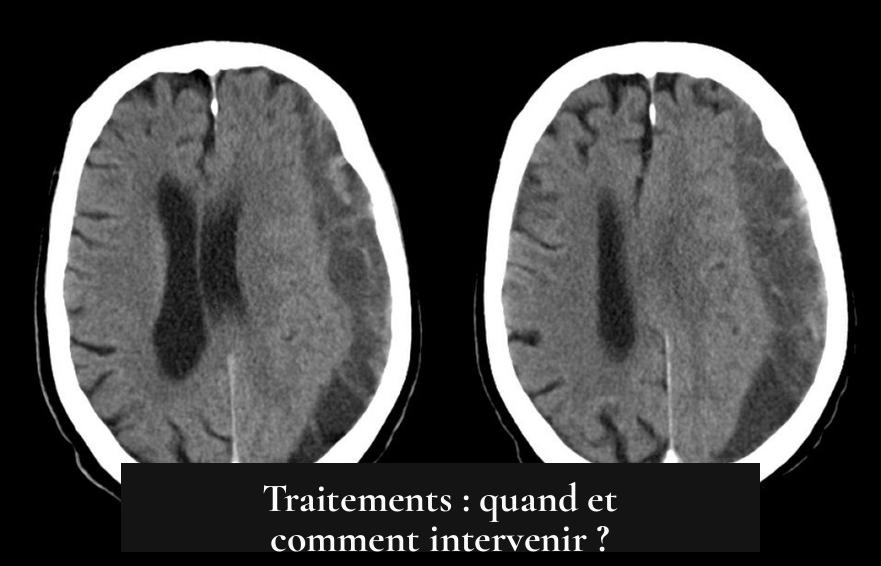
Le traitement dépend de plusieurs facteurs : taille de l’hématome, symptômes, état général et évolution.
- Pour les petits hématomes minimes, une surveillance attentive suffit souvent car ils se résorbent spontanément.
- Si l’hématome est volumineux ou provoque des troubles neurologiques, une chirurgie est nécessaire. Le neurochirurgien réalise une trépanation pour drainer le sang. Parfois, une craniotomie est pratiquée pour mieux accéder et nettoyer.
- Un drain est souvent laissé en place plusieurs jours pour prévenir la récidive.
- Une embolisation artérielle peut être proposée pour stopper le saignement via un cathéter, technique moins invasive.
Convalescence et prise en charge post-opératoire
Après chirurgie, le patient peut souffrir de douleurs au crâne et de céphalées. La récupération s’étend sur plusieurs semaines. La rééducation est fréquente, impliquant kinésithérapeutes et orthophonistes. La surveillance neurologique reste cruciale en raison du risque non négligeable de récidive.
Sévérité et pronostic
L’hématome sous-dural aigu grave possède un taux de mortalité élevé, entre 30 % et 90 % selon rapidité d’intervention. Le pronostic des formes chroniques est plus favorable si elles sont traitées à temps. Les séquelles peuvent inclure des troubles moteurs et cognitifs, d’où l’importance d’un suivi médical rigoureux.
Points essentiels à retenir
- L’hématome sous-dural est un saignement entre la dure-mère et l’arachnoïde, souvent post-traumatique.
- Deux types : aigu (urgent) et chronique (progressif).
- Causes principales : traumatismes crâniens, alcool, âge, anticoagulants; syndrome du bébé secoué chez les nourrissons.
- Symptômes varient de maux de tête à coma, selon la sévérité et type.
- Le scanner cérébral confirme le diagnostic.
- Traitements : surveillance, chirurgie drainage, embolisation.
- Pronostic dépend de la rapidité et type d’intervention, la surveillance post-opératoire est cruciale.
En somme, mieux vaut surveiller un choc à la tête même minime, surtout chez les personnes à risque, pour éviter que ce saignement discret ne devienne un problème de taille !
Hématome sous-dural : un ennemi caché entre la dure mère et l’arachnoïde
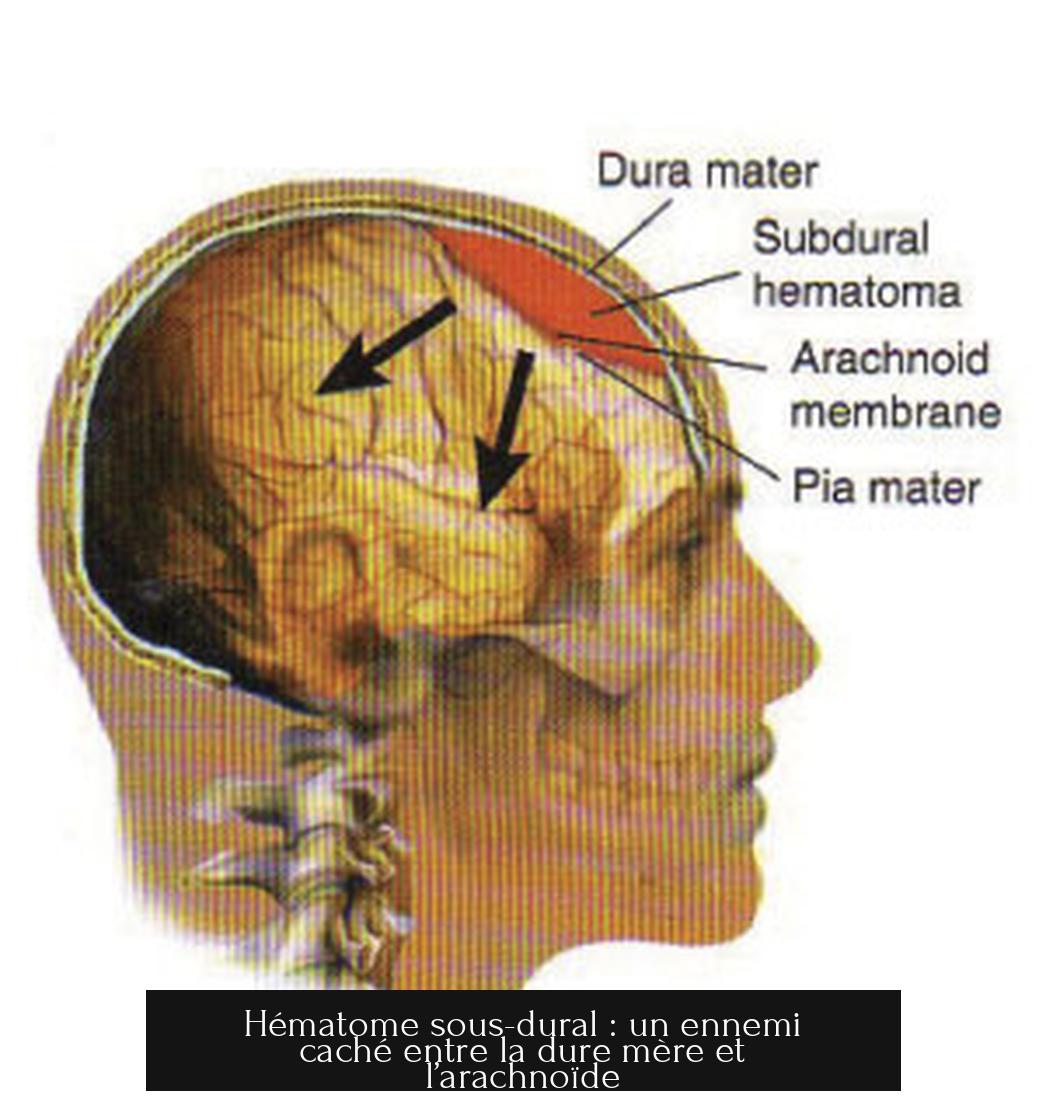
L’hématome sous-dural est, sans détour, une accumulation de sang qui se niche entre la dure mère, la méninge la plus externe, et l’arachnoïde, la méninge intermédiaire. Cette situation découle souvent d’un traumatisme crânien, mais ne vous y méprenez pas : cet ennemi peut prendre deux visages bien distincts, aigu ou chronique.
Imaginons une blessure violente à la tête, où une petite veine cérébrale se déchire. Le sang s’échappe alors dans l’espace sous-dural. Ce saignement se manifeste brutalement dans le cas de l’hématome sous-dural aigu (HSDA), ou tout doucement, souvent insidieusement, dans le cas d’un hématome sous-dural chronique (HSDC). Le temps, dans ce dernier cas, joue avec nous : les symptômes apparaissent progressivement, s’infiltrant durant des semaines, voire des mois, et confondant parfois médecins et patients.
Le contexte anatomique : où se cache ce saignement ?
Le cerveau, un organe précieux, est enveloppé dans un écrin constitué de trois couches de méninges. Tout d’abord la dure mère, rigide et protectrice, puis l’arachnoïde, fine et délicate, et enfin la pie-mère, la plus interne, collée au cerveau.
C’est précisément dans l’espace étroit entre la dure mère et l’arachnoïde que le sang s’accumule lors d’un hématome sous-dural. Le plus souvent, ce sang provient de la rupture de petites veines qui traversent cet espace, comme la veine temporale ou la veine émissaire. Parfois, en cas de traumatisme plus sévère, des artères peuvent aussi saigner. On parle alors d’urgence médicale ; le cerveau n’aime pas être compressé.
Les causes principales d’un hématome sous-dural
À première vue, un accident classique : chute, accident de la route, ou choc violent. Ces événements restent la cause numéro un des hématomes sous-duraux. Mais l’histoire ne s’arrête pas là, au contraire elle se complexifie surtout quand il s’agit d’hématomes chroniques.
Les personnes âgées, celles qui boivent plus que de raison, ou encore celles sous traitement anticoagulant prennent un risque particulier. Leur cerveau, parfois fragile, supporte mal les petits traumatismes qui passent souvent inaperçus mais qui peuvent engendrer des hématomes à retardement. Ce dernier est un vrai caméléon médical : il s’installe en silence, drapé dans la chronicité.
Et que dire du syndrome du bébé secoué ? Une réalité terrifiante où les secousses violentes portent directement atteinte aux petits vaisseaux cérébraux du nourrisson. Ici, l’hématome sous-dural est une conséquence dramatique qui peut apparaître même sans traumatisme apparent aux parents.
Symptômes : quand le cerveau lance un SOS
Les signes cliniques d’un hématome sous-dural traduisent souvent une hypertension intracrânienne. Pour l’aigu, c’est rapide et brutal : maux de tête intenses, nausées, vertiges, voire perte de conscience. Pour le chronique, c’est plus lent, voire sournois. Un patient peut se plaindre de fatigue, troubles du comportement, difficultés à parler ou à marcher, et parfois même de paralysie.
Chez le nourrisson, les signes prennent une tournure particulière : un périmètre crânien qui grossit anormalement, fontanelle tendue, irritabilité, difficultés à téter, voire arrêt respiratoire. Toute alerte doit alors mener rapidement à un examen approfondi.
Diagnostic : scanner ou rien
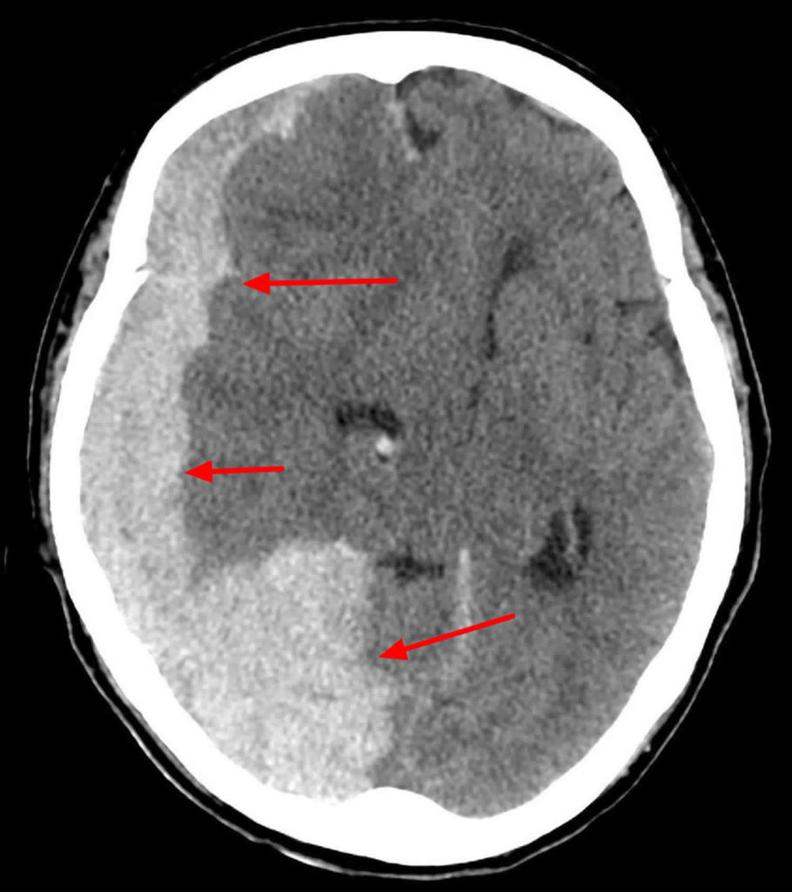
Dans ce domaine, pas de place pour l’approximation. Le scanner cérébral est la clé de voûte du diagnostic. Il révèle une lésion blanche hyperdense, de forme courbe, accolée au crâne. Il permet aussi de mesurer l’importance du saignement et son effet de masse sur le cerveau. Simple, rapide, efficace, il reste l’examen de référence.
Traitement : entre patience et scalpel
Pas besoin de sauter directement à l’intervention chirurgicale pour chaque hématome sous-dural. Lorsque le volume est faible et que les symptômes sont absents ou discrets, l’expectative s’impose. Le sang se résorbe souvent tout seul, et le cerveau retrouve ses couleurs.
Mais si le volume est important ou si les signes cliniques se dévoilent, le neurochirurgien entre en scène. Par une petite trépanation, il draine le sang accumulé. Quand le sang est trop épais, il préfèrera une craniotomie, une ouverture plus large. Dans tous les cas, un drain est posé pour éviter le retour de l’hématome. Le patient reste alors sous surveillance de près, car la partie n’est pas gagnée d’avance.
Un autre rayon de hope : l’embolisation. Cette technique mini-invasive bloque l’apport sanguin par des injections ciblées dans les artères nourricières de la dure mère. Sans chirurgie lourde, l’hématome se résorbe progressivement. Une innovation qui a permis de sauver bien des cerveaux fragiles.
Convalescence : la route vers la récupération
Après l’opération, le cerveau et son hôte doivent s’armer en patience. Les maux de tête sont fréquents, tout comme des douleurs autour de la zone opérée. La reprise des activités de la vie courante se fait tout doucement, parfois sur plusieurs mois.
Une rééducation avec kinésithérapeute, orthophoniste, voire ergothérapeute devient souvent nécessaire, surtout si le patient a souffert de troubles cognitifs ou moteurs. La convalescence est une course d’endurance où chaque petit progrès compte.
Séquelles et enjeux de pronostic
Un hématome sous-dural chronique pris en charge à temps est en général bien toléré avec une amélioration notable. En revanche, l’hématome sous-dural aigu, surtout s’il est étendu, reste redoutable, avec un taux de survie avoisinant les 50 %.
Les risques de récidive ne sont pas négligeables, pouvant atteindre 20 %. La vigilance post-traitement et les examens de contrôle s’imposent donc comme des impératifs pour ne rien laisser passer.
Conclusion : comprendre pour mieux agir
L’hématome sous-dural est un état grave mais souvent méconnu. Son double visage, aigu ou chronique, influe grandement sur la prise en charge et le pronostic. Sa principale origine demeure le traumatisme crânien, mais il frappe aussi des populations fragiles, dont les personnes âgées, alcooliques et les nourrissons pris dans le piège du syndrome du bébé secoué.
Les symptômes, parfois discrets ou confondus avec d’autres pathologies, doivent alerter. Le scanner cérébral reste la clé pour voir clair dans ce trouble. Quant au traitement, s’adapter à la situation, oscillant entre surveillance prudente et intervention chirurgicale, est capital.
Alors, la prochaine fois que vous entendrez parler d’hématome sous-dural, vous saurez qu’il s’agit d’un combat silencieux entre un liquide vital qu’est le sang et l’espace restreint du cerveau. Pas vraiment une histoire banale, vous en conviendrez.
Questions à méditer :
- Comment sensibiliser davantage les populations à la prévention des traumatismes crâniens qui mènent aux hématomes sous-duraux ?
- Quels progrès futurs pourraient rendre la détection et le traitement encore plus rapides et efficaces ?
- Peut-on mieux anticiper les récidives chez les patients à risque avec de nouvelles méthodes de surveillance ?
Quelles sont les différences principales entre un hématome sous-dural aigu et un hématome sous-dural chronique ?
L’hématome sous-dural aigu survient rapidement après un traumatisme sévère et nécessite une urgence médicale. Le chronique se développe lentement, sur plusieurs semaines ou mois, souvent après un traumatisme minime ou non identifié.
Quels sont les facteurs de risque majeurs pour développer un hématome sous-dural chronique ?
- L’âge avancé
- La consommation d’alcool
- La prise de médicaments anticoagulants ou antiplaquettaires
- Les chutes répétées ou traumatisme crânien léger ignoré
Quels symptômes doivent alerter face à un hématome sous-dural chez un adulte ?
Les signes fréquents comprennent des maux de tête, des vertiges, des troubles de la parole, de la confusion, des nausées, des troubles moteurs comme une paralysie partielle, ou une modification du comportement.
Comment se manifeste un hématome sous-dural chez un nourrisson, notamment dans le syndrome du bébé secoué ?
Il provoque une fontanelle tendue, irritabilité, vomissements, troubles de vigilance, convulsions, difficultés respiratoires, et une augmentation du périmètre crânien. Ces signes doivent alerter rapidement.
Quels sont les mécanismes anatomiques impliqués dans la formation d’un hématome sous-dural ?
Il s’agit d’une rupture des veines pontant entre la dure-mère et l’arachnoïde, provoquant un saignement dans l’espace sous-dural. Ce type de saignement survient souvent suite à un traumatisme crânien.